Anatomie
Sistemul nervos servește atât pentru a „face față” mediului individului, cât și pentru a coordona cooperarea organelor individuale. În aceste scopuri, primește informații din mediul înconjurător sau din interiorul corpului, le mută, le prelucrează și le stochează și le transmite din nou. Se face distincția între sistemul nervos central, care constă din creier și măduva spinării, și sistemul nervos periferic, care sub formă de căi nervoase formează legătura dintre sistemul nervos central și organe. Dacă comparăm sistemul nervos cu un computer, putem spune că sistemul nervos central stochează și procesează date, în timp ce sistemul nervos periferic creează conexiuni la „stații” de intrare și ieșire (organe senzoriale sau mușchi).
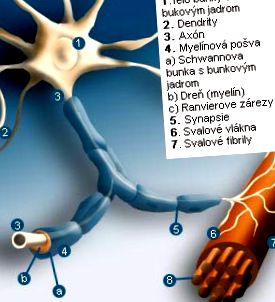
Sistemul nervos central este format din substanță gri și albă. Corpurile celulelor nervoase se află în substanța cenușie. Pe ele sunt fibre nervoase. Ele formează substanța albă a sistemului nervos și transportă informații sub formă de impulsuri electrice. Așa-numiții axoni (greacă axon = axă) transportă informații din corpurile celulelor nervoase către alte celule, de ex. în celulele musculare. Pe de altă parte, dendritele (grecescul déndron = copac) captează impulsurile electrice ale axonilor altor celule nervoase și le ghidează în corpurile celulelor nervoase. Fiecare celulă nervoasă are dendrite multiple și un axon.
Unii axoni resp. dendritele sunt înconjurate de un strat de celule grase și proteine, așa-numita teacă de măduvă sau mielină. Învelișurile individuale ale măduvei nu circulă continuu prin fibre nervoase întregi, ci sunt întrerupte în anumite locuri numite noduri nervoase sau (conform descoperitorului lor) incizii Ranvier. Excitația efectuată în fibra nervoasă „sare” de la nod la nod („calea de excitare sărată”), în acest fel excitația se propagă mult mai repede decât într-un proces continuu.
Origine
În scleroza multiplă, vaginul măduvei se descompune în diferite puncte ale fibrelor nervoase (demielinizare). În stadiile incipiente ale bolii, tecile măduvei sunt mai întâi roșii și umflate în unele locuri. În anumite circumstanțe, astfel de lagăre modificate de inflamație pot dispărea complet. În majoritatea cazurilor, însă, tecile măduvei se dezintegrează în zonele afectate și sunt înlocuite de țesut cicatricial, întărirea bolii a țesutului (= sclerozantă). Focarele individuale de demielinizare, numite și plăci, sunt distribuite în mod arbitrar în sistemul nervos central în diferite dimensiuni. Depozitele demielinizante sunt deosebit de frecvente pe nervul optic, trunchiul cerebral, cerebel și măduva spinării posterioară.
În zonele deteriorate ale vaginului măduvei, conducerea impulsurilor este perturbată, impulsurile electrice nu se mai pot propaga între diferite celule nervoase și ale corpului (de exemplu, celule musculare) fără inhibare. Rezultatul este tulburări ale mișcărilor corpului (abilități motorii) și percepției senzoriale (senzori).
Cauze
În ciuda eforturilor științifice intense, cauzele exacte ale proceselor de descompunere pe tecile medulare ale fibrelor nervoase nu au fost încă găsite. Cu toate acestea, au fost identificați mai mulți factori care, evident, joacă un rol important în dezvoltarea sclerozei multiple.
- Infecții virale - În special, virușii care atacă sistemul nervos, cum ar fi virusul rujeolic sau herpes, sunt susceptibili de a promova boala. La animale, pentru diferite boli asemănătoare SM, s-a dovedit a fi agenți virali. Cu toate acestea, acestea nu par a fi relevante pentru evoluția ulterioară a bolii.
- Cauze genetice - Conform diferitelor studii, se poate presupune că tendința către boală este influențată de anumite gene. De exemplu. unele națiuni contractează scleroza multiplă mult mai puțin frecvent decât altele. Cercetările efectuate în familii au arătat că rudele apropiate ale pacienților cu SM prezintă un risc de 10 până la 15 ori mai mare de a dezvolta SM decât populația generală. Cu toate acestea, până în prezent nu au fost identificate gene individuale care ar putea fi responsabile de boală.
Frecvență
Scleroza multiplă este cea mai frecventă boală a sistemului nervos central. În ceea ce privește frecvența bolii, există în principiu o distribuție geografică diferită. Numărul bolilor crește odată cu creșterea distanței de la ecuator, întotdeauna spre nord și sud. Scleroza multiplă este deci mai frecventă în Europa peste gradul 46 de latitudine decât sub aceasta. Boala este rară în Egipt, Africa de Sud și America de Nord și practic inexistentă în Japonia. Imigranții care și-au părăsit țara de origine în copilăria timpurie au același risc de boală în SM ca și indigenii din noua patrie. Cu toate acestea, dacă își schimbă locul de reședință după pubertate, rămân în pericol de boală în țara lor de origine. În plus, există aceleași zone în fiecare țară în care scleroza multiplă este deosebit de frecventă.
Vârsta la care apare cel mai mult boala este între 20 și 40 de ani, femeile fiind afectate mai des decât bărbații. Înainte de 10 și după vârsta de 60 de ani, apariția primelor exacerbări ale SM este extrem de rară. Cu toate acestea, nu se așteaptă ca simptomele să apară până la aproximativ 10 ani de la debutul bolii.
Simptome
Simptomele care apar în SM sunt foarte diverse.
- Un simptom comun este tulburările vizuale, care rezultă din nevrita optică. Ele încep adesea cu dureri oculare, care se intensifică odată cu mișcările globului ocular. În funcție de gradul de inflamație, apare vederea încețoșată (cum ar fi prin voal sau sticlă mată), tulburări de vedere a culorii, pierderea câmpului vizual sau chiar orbire temporară. În unele cazuri, așa-numita viziune centrală suferă, astfel încât pacienții au de ex. brusc greu de citit cu litere mici. Simptomele dispar de obicei după câteva săptămâni, după ce inflamația a dispărut. O altă deficiență vizuală implică viziunea imaginilor duble, care este cauzată de paralizia mușchilor oculari.
- Paralizia musculară spastică este la fel de frecventă. Severitatea acestora variază de la tulburări motorii fine, măsurarea mersului până la paralizia completă, în timp ce anumite reflexe musculare sunt slăbite. Un simptom precoce important aici este starea de rău și abilitatea rapidă de a obosi, ceea ce limitează foarte mult performanța pacientului.
- Tulburările percepției senzoriale (tulburări senzoriale) apar aproape întotdeauna. Pacienții vorbesc despre amorțeală, furnicături, sentimente de tensiune sau anxietate (cum ar fi o „mănușă de fier” sau o „centură”), în special pe mâini și picioare. Durerea sau tulburările percepției temperaturii sunt destul de rare.
- Odată cu implicarea diferiților nervi cranieni, apare paralizia facială (pareza nervului facial) sau prosopalgia (nevralgia trigeminală). Pot apărea și tulburări de gust sau echilibru.
- Pacienții suferă de tulburări de vorbire, nesiguranță a mersului și tremurături în timpul mișcărilor vizate (tremur intenționat), care apar atunci când creierul este deteriorat, foarte neplăcut. Scleroza multiplă se caracterizează printr-o vorbire lentă, greoaie, în care silabele individuale sunt tăiate și „expulzate” exploziv (vorbire scandată).
- În contextul SM, tulburările de golire a vezicii urinare sunt un simptom relativ frecvent. În stadiile incipiente, acestea se manifestă în principal ca o dorință severă de a urina cu scurgeri spontane de urină (incontinență urinară). Mai târziu, apare de obicei retenția urinară neintenționată. De asemenea, sunt posibile tulburări de golire a scaunului (de obicei constipație), disfuncții sexuale și tulburări de transpirație.
- Boala mintală poate fi, de asemenea, rezultatul sclerozei multiple. Cercetări recente au arătat că pacienții, spre deosebire de presupunerile anterioare, suferă în principal de simptome depresive, cum ar fi amețeli și lipsă de interes. Între timp, pacienții prezintă, de asemenea, dispoziții euforice, care nu pot fi reconciliate cu propria lor stare de boală. În astfel de cazuri, reacționează chiar și în situații grave cu veselie și râs nepotrivite.
- Aproximativ 80% dintre pacienții cu SM prezintă agravarea simptomelor la temperaturi externe sau corporale ridicate. În schimb, răcirea duce de obicei la o îmbunătățire.
În principiu, toate dificultățile menționate pot apărea individual sau în diverse combinații. Nu există un singur simptom care să fie specific bolii. Este întotdeauna apariția obișnuită a diferitelor simptome și evoluția bolii care avertizează despre posibila existență a sclerozei multiple.
Cursul
În principiu, pot fi observate două forme principale ale evoluției bolii: o evoluție cu exacerbări, cu simptome schimbătoare sau o evoluție cronică progresivă.
- Aproximativ 80% dintre bolile SM încep să se exacerbeze. Simptomele acute se dezvoltă în câteva zile și durează câteva zile sau săptămâni. Apoi problema dispare spontan și pot rămâne unele daune. Perioada dintre două exacerbări durează de obicei 1-2 ani. Cu toate acestea, pot apărea intervale fără simptome de doar câteva luni sau chiar câțiva ani.
- Aproximativ. 10-20% din bolile cu SM de la început arată un curs încă progresiv (= progresează cronic). În același timp, simptomele bolii se agravează la intervale din ce în ce mai mari, fără să se amelioreze între timp. La unii pacienți, această formă a cursului apare numai după exacerbări anterioare.
Frecvența exacerbărilor bolii scade odată cu creșterea duratei bolii. Nu este o măsură pentru daune permanente. Aproximativ 30-50% dintre pacienți prezintă o evoluție bună a bolii în viitor, care este asociată doar cu limitări minime și care permite pacienților cea mai mare parte a vieții zilnice și profesionale normale. Cu toate acestea, în aproximativ 3-5% din cazuri, există evenimente severe care sunt fatale în primii 5 ani de la debutul bolii. Extrem de rar, boala are un curs fulminant, care duce la deces în câteva săptămâni după primele simptome.
Diagnostic
Dacă există suspiciunea unei SM existente pe baza istoricului medical al pacientului, sunt necesare diferite teste pentru a exclude alte posibile cauze ale tulburării. În plus față de o examinare neurologică amănunțită a pacientului, acestea includ controlul lichidului cefalorahidian, care se obține prin puncție (puncție a lichidului cefalorahidian). În majoritatea cazurilor, valorile bolilor se găsesc în lichidul cefalorahidian, de ex. concentrație crescută de proteine, așa-numitele imunoglobuline G și limfocite resp. apariția celulelor plasmatice. Cu toate acestea, ar trebui să se ia în considerare și faptul că astfel de valori modificate pot apărea și în alte boli inflamatorii ale sistemului nervos, de ex. pentru meningită (= meningită).
O altă metodă de investigație este așa-numitul potențial evocat vizual (VEP). Prin aceasta se înțeleg reacțiile din creier care sunt induse de anumiți stimuli optici și care pot fi înregistrate prin electroencefalogramă (EEG). Dacă există scleroză multiplă, apar de obicei modificări caracteristice, de ex. încetinind anumite reacții.
Printre procedurile de examinare imagistică, tomografia cu magnetorezonanță (MRT) este deosebit de potrivită ca metodă de examinare. Aici, focarele modificate de boală, care sunt caracteristice sclerozei multiple, pot fi adesea identificate foarte curând înainte de apariția simptomelor. Comparativ cu tomografia cu magnetorezonanță, tomografia computerizată (CT) este mult mai puțin pronunțată decât arată tabelul de mai jos.
| Diagnostic | MRT | CT | Alcool | VEP |
| la inceput | 85% | 10% | 60% | 10% |
| pe parcursul | 95% | 40% | 80% | 80% |
Fiabilitatea rezultatelor la examinarea prin diferite metode de diagnostic
Terapie
Până în prezent, nu există nicio terapie care să vindece scleroza multiplă. În prezent, cu toate acestea, este posibil să se reducă severitatea și frecvența exacerbărilor. În plus, terapia urmărește să atenueze cât mai bine simptomele legate de boală.
Deoarece scleroza multiplă este considerată a fi o boală autoimună, efortul terapeutic considerabil constă în suprimarea activității sistemului imunitar prin administrarea anumitor medicamente, așa-numitele imunosupresoare. Prin urmare, în timpul exacerbărilor acute, cortizonul se administrează în doze mari, care are în primul rând un efect antiinflamator. Cu toate acestea, efectul unei astfel de terapii de șoc cu cortizon variază foarte mult de la caz la caz. În cazul unei exacerbări severe care nu răspunde în mod adecvat la cortizon, poate fi luat în considerare un tratament suplimentar cu plasmafereză. Aceasta este o procedură în care substanțele prezente în anumite reacții inflamatorii sunt eliminate din sânge prin intermediul unui mecanism de filtrare.
Pentru a preveni exacerbările acute și progresia asociată a bolii, între exacerbări se administrează medicamente care afectează activitatea sistemului imunitar, precum așa-numitul interferon-beta sau imunosupresoarele azatioprină și mitoxantronă. Deoarece interferonul beta nu poate fi administrat sub formă de comprimate, ci trebuie injectat de mai multe ori pe săptămână, pacienții trebuie învățați să se injecteze singuri, dacă este posibil. În acest fel, pot păstra oarecare independență în ciuda bolii lor. Prin urmare, recent a fost dezvoltat un nou ac. Este extrem de subțire și măcinat fin, ceea ce face mai ușor să treacă prin piele, făcând interferonul-beta „mai plăcut” de administrat.
Cercetarea medicală, în principiu, lucrează din greu pentru a dezvolta medicamente care au un efect pozitiv în tratamentul sclerozei multiple prin influențarea diferitelor răspunsuri imune (de exemplu, experimente cu anticorpi monoclonali sau anticorpi împotriva așa-numitelor TNF-alfa). Cu siguranță se pot aștepta noi progrese pentru viitor.
Tratamentul diferitelor simptome asociate bolii este crucial pentru calitatea vieții pacienților afectați. În același timp, este important să atenuați cât mai mult dificultățile prin intermediul unei terapii adecvate. Aceasta include de ex. gimnastică terapeutică adecvată pentru mers sau tulburări de coordonare resp. terapie adecvată pentru tulburările vezicii urinare.
Prognoza
Scleroza multiplă are un prognostic mai bun decât se crede adesea. În general, se poate spune că speranța medie de viață a persoanelor cu SM nu este foarte diferită de speranța medie de viață a populației „normale”. Aproximativ 30-50% dintre pacienți prezintă un curs bun al bolii pentru o lungă perioadă de timp. După o durată medie a bolii de 18 ani, aproximativ o treime dintre pacienți sunt încă pe deplin angajați sau lucrează în gospodărie relativ fără restricții. Aproximativ 50% dintre pacienți trăiesc cu boala timp de 30 de ani sau mai mult. Se poate aștepta un curs favorabil mai ales dacă simptomele dispar într-o mare măsură după exacerbări. Aproximativ. Cu toate acestea, 10-20% dintre pacienți se îndreaptă de la început către un curs încă progresiv, în care simptomele dintre exacerbările individuale se ameliorează cu greu sau nu se îmbunătățesc deloc.
În ceea ce privește problema părinților planificate, nici o cercetare nu poate indica consecințele negative ale sarcinii și nașterii asupra evoluției bolii. În timp ce frecvența exacerbărilor scade în timpul sarcinii, aceasta este ușor crescută imediat după naștere. Cu toate acestea, acest lucru nu are niciun efect asupra evoluției ulterioare a bolii și a prognosticului individual.